تب مالت (Brucellosis): علائم، راههای انتقال و جامعترین روشهای تشخیص آزمایشگاهی
تب مالت یا بروسلوزیس یک بیماری عفونی زئونوز (مشترک بین انسان و دام) است که توسط باکتریهای جنس Brucella ایجاد میشود. این بیماری به دلیل شیوع در برخی مناطق و عوارض جدی بالقوه آن، از اهمیت ویژهای در پزشکی برخوردار است. تشخیص دقیق و به موقع تب مالت برای مدیریت صحیح بیماری و جلوگیری از عوارض آن ضروری است و نقش روشهای آزمایشگاهی در این میان بسیار حیاتی است. این مقاله به بررسی جامع علائم بالینی، راههای انتقال و به ویژه روشهای مختلف تشخیص آزمایشگاهی تب مالت برای دانشجویان پزشکی میپردازد.
عامل بیماری
عامل بیماری تب مالت باکتریهای گرم منفی، کوچک و بدون اسپور از جنس Brucella هستند. گونههای مهم انسانی شامل B. melitensis (بیشترین حدت بیماریزایی، عمدتاً در گوسفند و بز)، B. abortus (عمدتاً در گاو)، B. suis (عمدتاً در خوک) و B. canis (عمدتاً در سگ) میباشند. این باکتریها داخل سلولی اختیاری بوده و میتوانند در داخل سلولهای فاگوسیتیک میزبان زنده بمانند و تکثیر شوند.
اپیدمیولوژی
تب مالت یک بیماری با شیوع جهانی است، اما میزان بروز آن در مناطق مختلف متفاوت است. مناطقی با دامداری سنتی و مصرف فرآوردههای لبنی غیرپاستوریزه، بیشتر در معرض خطر هستند. در ایران نیز، تب مالت در برخی استانها به عنوان یک مشکل بهداشت عمومی مطرح است. تماس شغلی با دامها (دامداران، کشاورزان، دامپزشکان، کارکنان کشتارگاهها) و مصرف محصولات لبنی سنتی از عوامل خطر اصلی ابتلا به این بیماری محسوب میشوند.
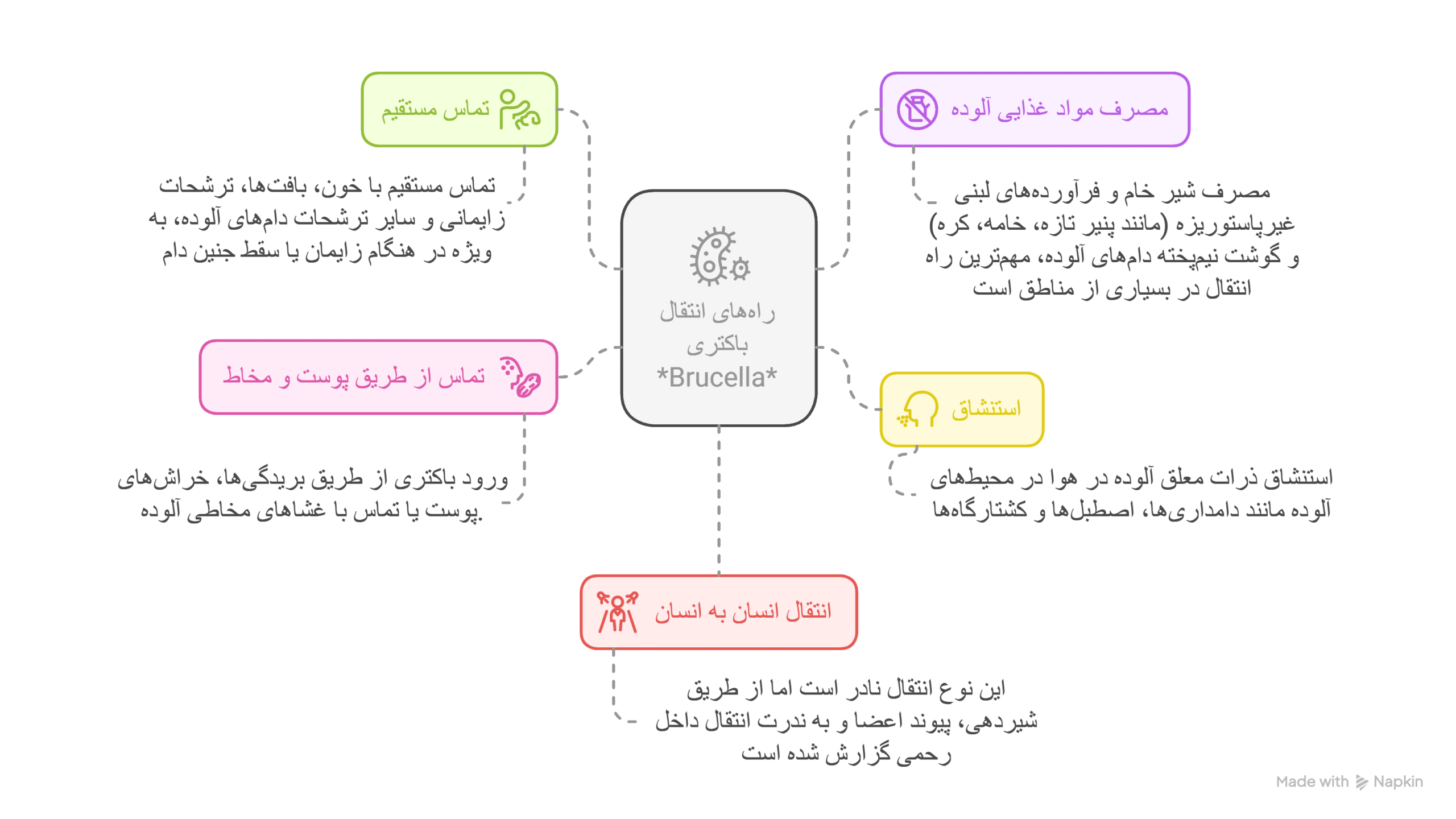
راههای انتقال
باکتری Brucella میتواند از طریق راههای مختلف به انسان منتقل شود:
علائم و نشانههای بالینی
تظاهرات بالینی تب مالت بسیار متنوع و اغلب غیراختصاصی است، که تشخیص بالینی را دشوار میسازد. بیماری معمولاً به دو فاز حاد و مزمن تقسیم میشود:
- فاز حاد: با شروع تدریجی یا ناگهانی علائمی مانند تب (که ممکن است موجی باشد)، لرز، تعریق شبانه فراوان، خستگی و ضعف شدید، درد عضلانی و مفصلی (به ویژه در ناحیه کمر و مفاصل بزرگ)، سردرد، کاهش اشتها و کاهش وزن مشخص میشود.
- فاز مزمن: در صورت عدم درمان یا درمان ناکافی، بیماری میتواند به فاز مزمن تبدیل شود که با خستگی مزمن، درد مفاصل و ستون فقرات، افسردگی، نورالژی و درگیری اندامهای مختلف (مانند بزرگ شدن طحال و کبد – اسپلنومگالی و هپاتومگالی – و تورم غدد لنفاوی – لنفادنوپاتی) تظاهر میکند. نکته جالب توجه این است که علائم فاز مزمن تب مالت معمولاً در فصل زمستان و با سرد شدن هوا تشدید مییابد، به طوری که در برخی موارد، شدت درد مفاصل و ضعف عضلانی میتواند به حدی برسد که فرد برای حرکت نیاز به استفاده از ویلچر پیدا میکند.
- عوارض: در موارد پیشرفته، تب مالت میتواند عوارض جدی مانند اندوکاردیت (التهاب دریچههای قلب)، مننژیت (التهاب پردههای مغز)، آرتروز و اسپوندیلیت (التهاب مفاصل و ستون فقرات)، و در مردان ارکیت و اپیدیدیمیت (التهاب بیضه و اپیدیدیم) ایجاد کند.
تشخیص آزمایشگاهی
تشخیص آزمایشگاهی نقش حیاتی در تایید تب مالت دارد، زیرا علائم بالینی آن غیراختصاصی هستند. روشهای تشخیصی به دو دسته مستقیم (شناسایی خود باکتری) و غیرمستقیم (شناسایی پاسخ ایمنی میزبان به باکتری) تقسیم میشوند:
روشهای مستقیم تشخیص
- کشت خون و سایر مایعات بدن: کشت نمونههای خون، مغز استخوان، مایع مفصلی یا سایر مایعات بدن در محیطهای کشت اختصاصی (مانند محیط کشت تریپتون سویا آگار با افزودنیها) میتواند باکتری Brucella را جدا کند. با این حال، حساسیت کشت خون نسبتاً پایین است و تحت تأثیر عواملی مانند زمان نمونهگیری نسبت به شروع بیماری و استفاده قبلی از آنتیبیوتیکها قرار میگیرد. کشت مغز استخوان در موارد تب طولانیمدت با کشت خون منفی ممکن است مفید باشد.
- روشهای تشخیص مولکولی (PCR): واکنش زنجیرهای پلیمراز (PCR) یک روش سریع و حساس برای شناسایی DNA باکتری Brucella در نمونههای مختلف (خون، مغز استخوان، مایع مفصلی) است. PCR میتواند در مراحل اولیه بیماری که هنوز آنتیبادی قابل تشخیص وجود ندارد و همچنین در موارد کشت منفی، به تشخیص کمک کند. با این حال، تفسیر نتایج PCR نیازمند دقت است و احتمال مثبت کاذب و منفی کاذب وجود دارد.
روشهای غیرمستقیم تشخیص (سرولوژی)
تستهای سرولوژی با شناسایی آنتیبادیهای تولید شده توسط سیستم ایمنی در پاسخ به عفونت Brucella به تشخیص کمک میکنند:
- آزمایش رز بنگال (Rose Bengal Test – RBT): یک تست آگلوتیناسیون سریع و کیفی است که به عنوان یک تست غربالگری اولیه برای تب مالت استفاده میشود. نتیجه منفی این تست ارزش ردکنندگی بالایی دارد. با این حال، نتیجه مثبت آن اختصاصیت کمتری دارد و ممکن است ناشی از واکنش متقاطع با آنتیبادیهای سایر عفونتها باشد و نیاز به تایید با تستهای اختصاصیتر دارد.
- آزمایش رایت (Wright Test یا Standard Agglutination Test – SAT): یک تست آگلوتیناسیون کمی است که تیتر آنتیبادیهای ضد Brucella را در سرم بیمار اندازهگیری میکند. تیتر ≥ 1/160 (در مناطق اندمیک و با در نظر گرفتن یافتههای بالینی) معمولاً به نفع عفونت فعال تلقی میشود. افزایش چهار برابر یا بیشتر در تیتر آنتیبادی در نمونههای متوالی نیز از نظر تشخیصی حائز اهمیت است. با این حال، واکنش متقاطع با سایر باکتریها ممکن است رخ دهد.
- آزمایش 2-مرکاپتواتانول (2-Mercaptoethanol Test – 2ME): این تست مشابه رایت است، اما با افزودن 2-مرکاپتواتانول، آنتیبادیهای IgM خنثی میشوند. بنابراین، تیتر مثبت در تست 2ME بیشتر نشاندهنده آنتیبادیهای IgG است و میتواند در افتراق عفونت حاد (غالب بودن IgM) از عفونت مزمن (غالب بودن IgG) کمککننده باشد.
- آزمایش کومبس-رایت (Coombs-Wright Test یا Anti-human Globulin Test): این تست برای شناسایی آنتیبادیهای بلوکهکننده (blocking antibodies) استفاده میشود که ممکن است در عفونتهای مزمن یا پس از درمان ایجاد شوند و باعث منفی یا پایین نشان دادن نتیجه تست رایت شوند. در مواردی که شک بالینی به تب مالت قوی است اما تست رایت منفی یا تیتر پایینی دارد، انجام تست کومبس-رایت توصیه میشود.
نکات مهم در تفسیر نتایج سرولوژی: تفسیر نتایج تستهای سرولوژی باید همواره با در نظر گرفتن یافتههای بالینی، سابقه بیمار و زمان شروع علائم انجام شود. تغییرات تیتر آنتیبادی در طول دوره بیماری و پاسخ به درمان نیز مهم است. نتایج منفی کاذب ممکن است در مراحل اولیه عفونت رخ دهد و نتایج مثبت کاذب نیز به دلیل واکنش متقاطع با سایر عفونتها امکانپذیر است.
درمان
درمان تب مالت معمولاً شامل یک دوره طولانی (حداقل 6 هفته) از آنتیبیوتیکهای ترکیبی مانند داکسیسایکلین به همراه ریفامپین یا استرپتومایسین است. تشخیص زودهنگام و درمان مناسب میتواند از بروز عوارض جدی جلوگیری کند.
پیشگیری
پیشگیری از تب مالت شامل اقداماتی در سطح دامداریها (کنترل و واکسیناسیون دامها)، رعایت بهداشت در کشتارگاهها و صنایع لبنی، و آموزش عمومی در مورد خطرات مصرف شیر و لبنیات غیرپاستوریزه و تماس غیرایمن با دامها است. پاستوریزاسیون شیر و فرآوردههای لبنی مهمترین راه پیشگیری از انتقال بیماری به انسان است.
نتیجهگیری
تب مالت یک بیماری زئونوز مهم با تظاهرات بالینی متنوع است که تشخیص آن نیازمند توجه به یافتههای بالینی و استفاده هوشمندانه از روشهای آزمایشگاهی است. دانشجویان پزشکی باید با علائم بالینی، راههای انتقال و به ویژه اصول و تفسیر تستهای مختلف تشخیص آزمایشگاهی (شامل کشت، PCR و تستهای سرولوژی رز بنگال، رایت، 2ME و کومبس-رایت) آشنا باشند تا در تشخیص و مدیریت این بیماری در آینده نقش موثری ایفا کنند.
