پارگی آنوریسم شریان کلیوی در اواخر بارداری: چالش ها در بیمار مبتلا به کلیه آتروفیک
Case Report:
یک زن 39 ساله با 1 بار زایمان سزارین قبلی در هفته 36 بارداری به دلیل شروع ناگهانی درد پهلوی راست غیر منتظره، غیرقابل تحریک و بدون تشعشع به بخش اورژانس خارجی (ED) مراجعه کرد.
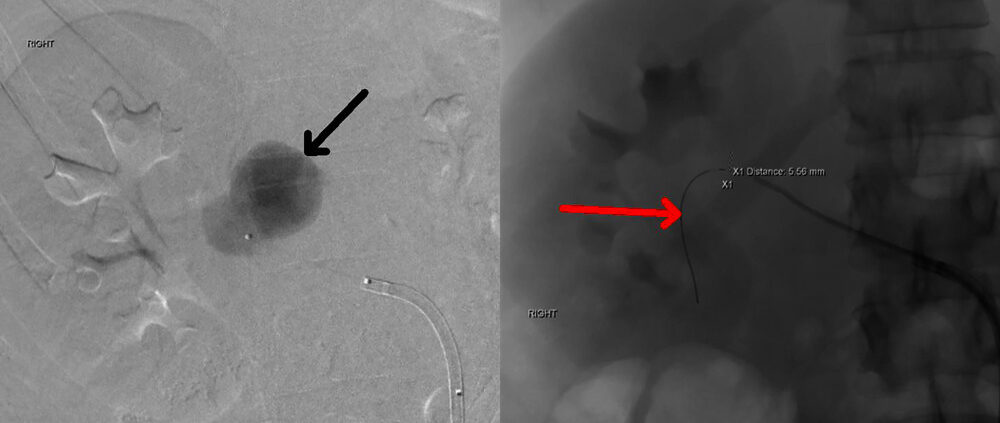
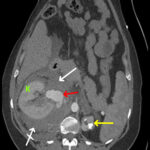
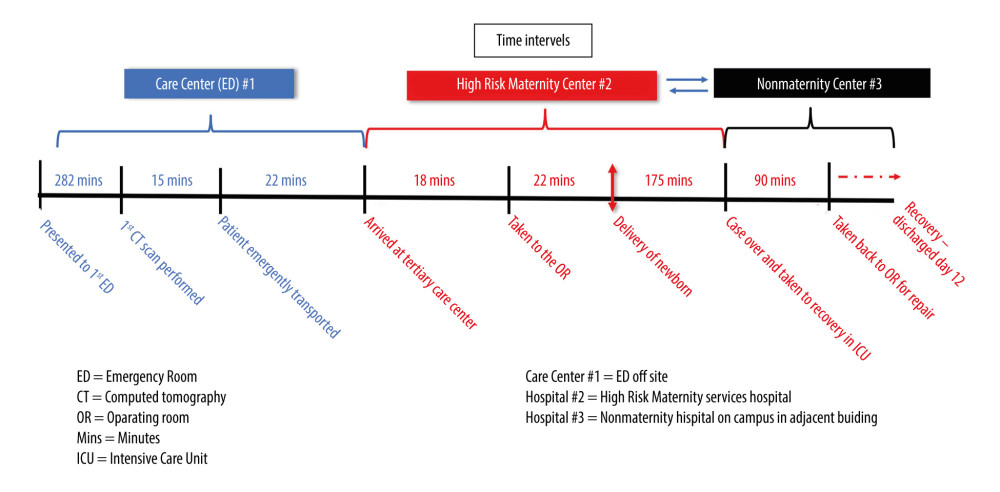
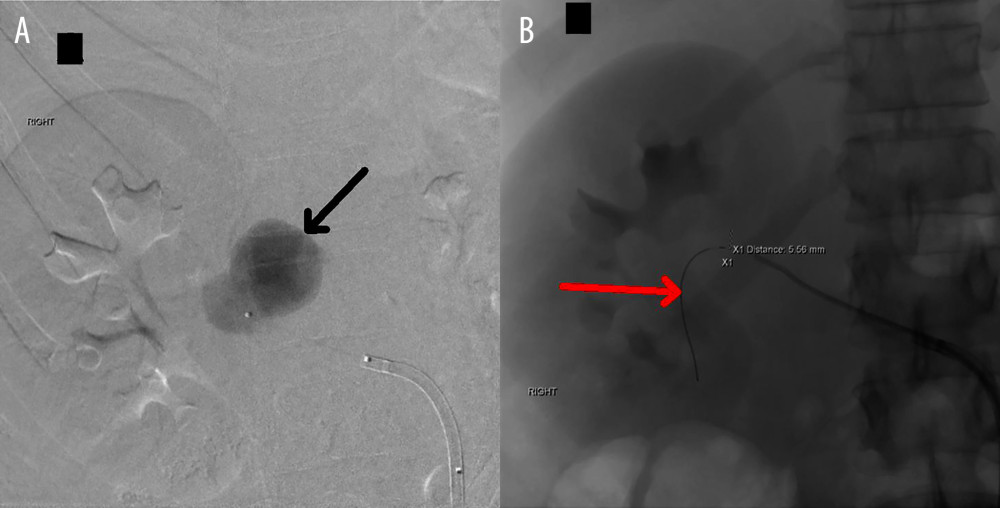
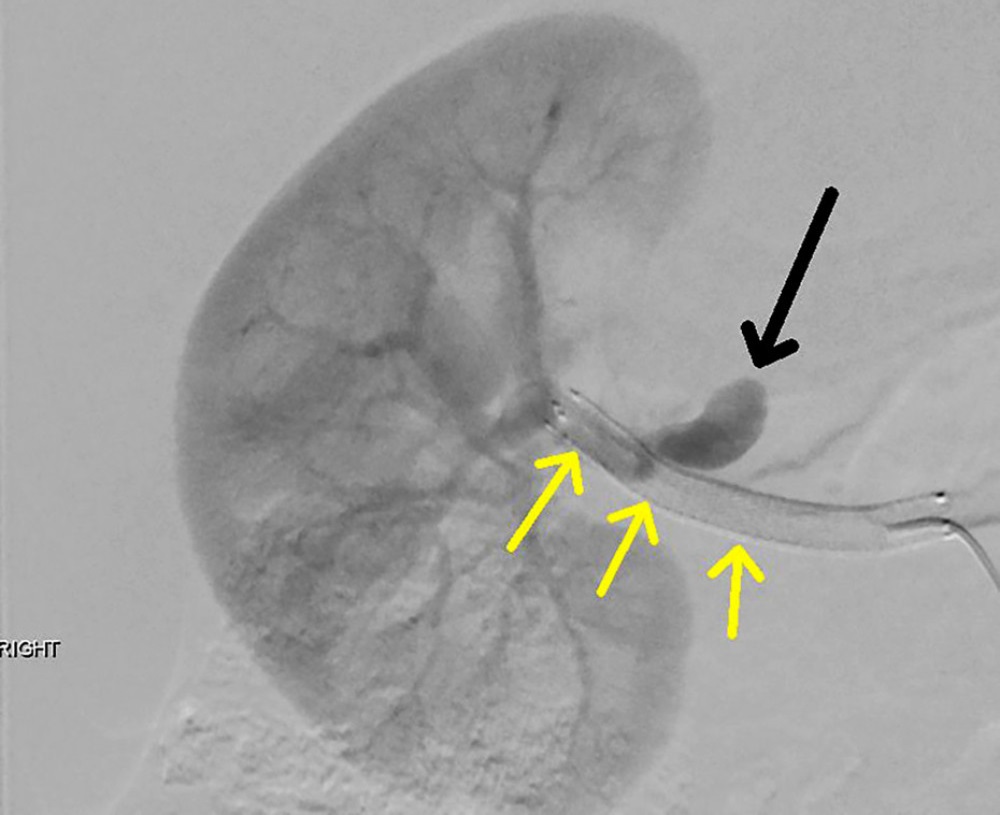
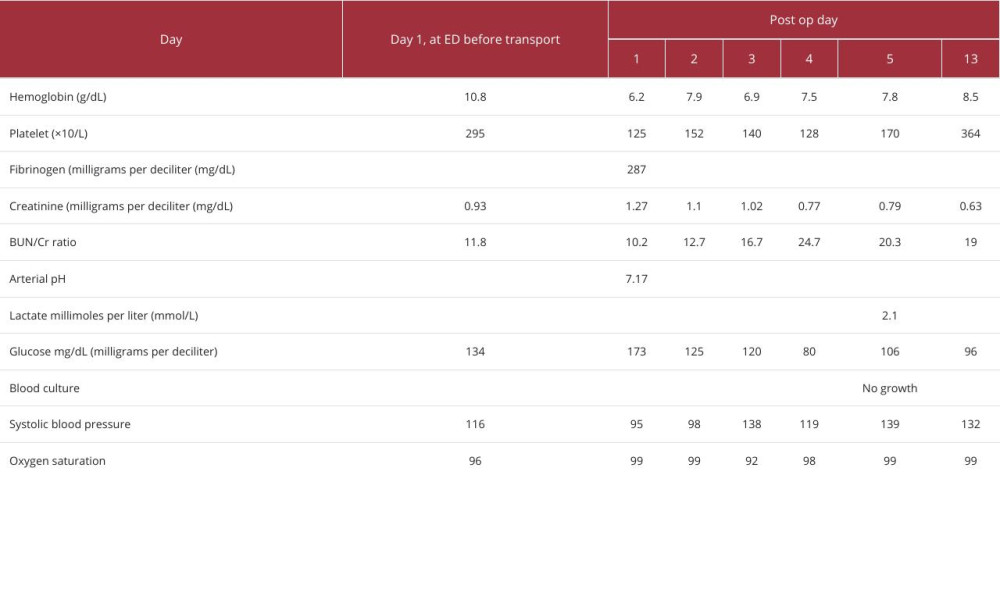
علائم حیاتی در ED بیرونی ثابت بود. نتایج معاینه فیزیکی به جز درد پهلوی راست قابل توجه نبود و دهانه رحم طبق پزشک 2 سانتی متر گشاد شده بود. درد او با تنفس تشدید شد، بنابراین توموگرافی کامپیوتری (CT) با کنتراست برای رد آمبولی ریه (PE) تجویز شد. صدای قلب جنین (FHTs) به صورت 120 bpm در داپلر نشان داده شد. علائم حیاتی به سرعت بدتر شد و قبل از اینکه نتایج CT در دسترس باشد، بیمار فوراً برای درمان به مرکز ما منتقل شد. به محض ورود به مرکز دریافت ثالث، او دچار تعریق شد. علائم حیاتی برای افت فشار خون با فشار خون سیستولیک 60 معنیدار بود. FHTs را نمیتوان در داپلر بهدست آورد، اما سونوگرافی کنار بالین FHTهای آگونال افسرده را در دهه 60 نشان داد. مدت برادی کاردی ناشناخته بود. بیمار به سرعت به اتاق عمل (OR) برای انجام سزارین اورژانسی تحت بیهوشی عمومی داخل تراشه از طریق یک برش Pfannenstiel منتقل شد. در بدو ورود به شکم، همپریتونئوم 200 سی سی بدون علت مشاهده شد. اسکار قبلی رحم سالم بود. سزارین انجام شد و نوزاد 3185 گرمی با آپگار 1، 4 و 7 و pH 6.8 با نقص پایه 29 به دنیا آمد. هیستروتومی بسته شد. جراحان از طریق یک برش شکمی در خط وسط، به سرعت منبع خونریزی را به عنوان RAA پاره شده سمت راست کشف کردند. در حین آماده شدن برای نفرکتومی راست، توده ای شبیه کلیه در سمت پایین ستون فقرات، درست زیر قفسه سینه به صورت خلفی صفاقی احساس شد. نتایج تصویربرداری از CT (شکل 1) در اولین اورژانس به OR مخابره شد و بیمار دارای کلیه چپ آتروفیک بود. جراحي عمومي هماتوم را مستقيماً مورد بررسي قرار داد و بدون گسترش بود. علائم حیاتی او تثبیت شد، بنابراین آنها به سرعت دستور دادند او را به بیمارستان اصلی مراقبت های ویژه منتقل کنند. او 1 واحد گلبول قرمز بسته بندی شده و 1 واحد پلاسمای تازه منجمد دریافت کرده بود. شکم او بسته شد و او به بخش مراقبتهای ویژه بزرگسالان (ICU) در نزدیکی بخش مجاور پردیس اصلی فرستاده شد (شکل 2). سپس به رادیولوژی مداخله ای منتقل شد و آنژیوگرافی کلیه انجام شد (شکل 3). استنت شریان کلیه راست با موفقیت انجام شد. در این زمان، هموگلوبین او در حدود 7 گرم در دسی لیتر (گرم در دسی لیتر) ثابت ماند (محدوده طبیعی، 12.0-15.5 گرم در دسی لیتر برای زنان) (جدول 1). کراتینین پایه او (Cr) از 2 سال قبل 0.65 میلی گرم در دسی لیتر (میلی گرم در دسی لیتر) بود (محدوده طبیعی، 0.6-1.1 میلی گرم در دسی لیتر برای زنان). هنگامی که او برای اولین بار در طول این پذیرش مراجعه کرد، کروم او 0.93 میلی گرم در دسی لیتر بود. بعد از عمل، کراتینین او به 1.27 افزایش یافت. با این حال، آن را به 1.02 میلی گرم در دسی لیتر در روز 2 پس از عمل نرمال و سپس 0.78 میلی گرم در دسی لیتر در زمان ترخیص بود. او یک آسیب کلیوی حاد خفیف داشت که با کراتینین پایه 1.10 میلی گرم در دسی لیتر (محدوده طبیعی، 0.6-1.1 میلی گرم در دسی لیتر برای زنان) برطرف شد. دوره پس از زایمان او با فشار خون حاملگی و اندومتریت پس از زایمان پیچیده بود که به مرور زمان با تجویز آمپی سیلین-سولباکتام 3 گرم داخل وریدی (IV) هر 6 ساعت برطرف می شود. تکرار سی تی شکم در روز 6 بعد از عمل، یک پلورال افیوژن کوچک با هماتوم خلفی صفاقی پایدار را نشان داد. او در روز دهم بیمارستان به آموکسی سیلین-کلاوولانیک اسید 875 میلی گرم خوراکی هر 12 ساعت انتقال داده شد، اما دوباره تب کرد. تب های مکرر او ثانویه ناشی از هماتوم بزرگ خلفی صفاقی بود که از نظر پزشکی با آنتی بیوتیک های داخل وریدی درمان شد. طبق توصیههای بیماری عفونی، او با ارتاپنم IV شروع شد و در روز 12 بیمارستان با خط وسط برای تکمیل درمان به مدت 7 روز مرخص شد. او آسپرین و پلاویکس را پس از استنت گذاری و همچنین انوکساپارین 30 میلی گرم زیر جلدی هر 12 ساعت به مدت 10 روز برای پیشگیری از DVT شروع کرد. پس از ترخیص، در تصویربرداری یک آنوریسم کاذب به شکل دیستال به استنت در شریان کلیه راست او مشاهده شد. او به طور گسترده در مورد عواقب آسیب احتمالی کلیوی ناشی از تلاش برای اصلاح اندوواسکولار کاذب آنوریسم در کلیه عملکرد تنها مشاوره شد و با این روش موافقت کرد. این با موفقیت از طریق یک رویکرد اندوواسکولار آمبولیز شد (شکل 4). بیمار نیز توسط نفرولوژی ویزیت شد و از نظر عملکرد کلیه چپ تحت نظر است. شایان ذکر است، نوزاد پس از 6 ماه از بخش مراقبت های ویژه نوزادان ترخیص شد و در حال حاضر مراحل رشد مناسبی را پشت سر می گذارد.
Discussion:
3 جزء مهم در این مورد وجود دارد. اولاً، پارگی RAA در بارداری نادر است و می تواند بر نتیجه بالینی تأثیر بگذارد. دوم، نفرکتومی یک درمان پذیرفته شده برای پارگی RAA در بارداری است، اما این بیمار کلیه آتروفیک طرف مقابل داشت که قبل از عمل تشخیص داده نشده بود. سوم، یک شبکه مراقبت بهداشتی بسیار پیچیده با منابع گسترده و ارتباطات فعال برای درمان این بیماری مورد نیاز است.
اول، پارگی می تواند از نظر بالینی در بارداری ویرانگر باشد. گزارشهای چندگانه و چندین سری موارد، همگی به طور مداوم نشان دادهاند که پارگی RAA چقدر میتواند برای مادران و نوزادان در دوران بارداری کشنده باشد [5،9]. تظاهرات بالینی با درد پشت، پهلو یا شکم و به دنبال آن یک اورژانس مامایی مطابقت دارد. از آنجایی که 62% [9] از RAA های پاره شده در بارداری در سه ماهه سوم رخ می دهد، جنین در هنگام وقوع پارگی احتمالا زنده است. اگرچه حاملگی پیشرفته می تواند عوارض نوزادی را کاهش دهد، اما سلامت کلی جنین به جریان خون جفتی رحمی قابل اعتماد بستگی دارد [10]. خونریزی RAA پاره شده در فضای خلفی صفاقی می تواند هیپوولمی سریع ایجاد کند که منجر به تخلیه مشخص داخل عروقی، انعقاد مصرفی و نارسایی رحمی جفتی می شود. اگر بیمار به پشت خوابیده باشد، وضعیت بدتر می شود [11].
تا زمانی که فیزیولوژی طبیعی بارداری بازسازی نشود، دیسترس غیرترمیمی جنین به دنبال دارد و بدون زایمان و جراحی عروق کلیوی، نتیجه کشنده است. نگرانی اصلی این بیمار از درد پهلو احتمالاً منعکس کننده نشت یا تشریح است [12]. او و جنین از نظر بالینی به اندازه کافی پایدار بودند که به یک مکان تصویربرداری فرستاده شدند تا برای رد PE سی تی انجام شود. با این حال، حتی قبل از اینکه CT تفسیر شود، او و جنین به سرعت از نظر همودینامیک ناپایدار شدند، که احتمالاً منعکس کننده پارگی RAA و هیپوولمی ناشی از تخلیه سریع خلف صفاقی است. او به یک مرکز مراقبت سطح بالاتر [13] منتقل شد، اما زمانی که به مرکز سوم رسید، هم جنین و هم مادر در مضیقه شدید بودند. وضعیت مادر در بدو ورود یک اورژانس واضح زایمان همراه با شوک بود. جنین در بدو ورود ضربان قلب آگونال داشت و در زایمان سزارین شدیداً اسیدی با pH بند ناف 6.8 (0.07±7.34) و کمبود پایه 29 mmol/l (میلی مول در لیتر) (3.0±2.7) بود.
اسیدوز متابولیک نوزادان در این درجه منعکس کننده تجمع اسیدهای ثابت بدون بافر در جنین به دلیل تغییر متابولیسم بی هوازی ناشی از خفگی است [14]. سطح کمبود پایه پیش بینی کننده عوارض نوزاد است. خطر عوارض متوسط تا شدید زمانی که کمبود پایه در بدو تولد از 16 میلی مول در لیتر فراتر رود، به 40 درصد می رسد [15]. در صورت ادامه خفگی، جبران خفگی جنین رخ می دهد و در داخل رحم مرگ جنین رخ می دهد. هیچ محدودیت زمانی منتشر شده ای برای مداخله برای اطمینان از نتیجه مطلوب وجود ندارد، اما یک وضعیت بالینی قابل مقایسه، سزارین پس از مرگ در هفته 36 است. در حالت ایدهآل، زایمان باید در عرض 4 دقیقه انجام شود [16]، اگرچه دادههایی وجود دارد که زایمان موفق را پس از 15 دقیقه توصیف میکند [17]. پاره شدن RAA یک علت غیرمعمول شوک است، اما هیچ شواهد بالینی دال بر علل شایعتر دیگری مانند بریدگی، جفت سرراهی، آمبولی مایع آمنیوتیک، پارگی رحم، سپسیس یا تروما وجود ندارد.
دومین و منحصر به فردترین مؤلفه در این مورد، یافتن تصادفی کلیه مقابل آتروفیک بود. نفرکتومی معمولاً یک درمان جراحی برنامه ریزی نشده اما پذیرفته شده در صورت پارگی RAA است و نفرکتومی راست پس از تثبیت بیمار، ایمن ترین و سریع ترین درمان در نظر گرفته می شد [3]. در یک سری موارد 53 زن باردار، 47 درصد با پارگی RAA تحت نفرکتومی همان طرف قرار گرفتند [9]. با این حال، در بیمار ما، نفرکتومی به طور ناگهانی بر اساس اطلاعات تلفنی که از مرکز تصویربرداری اصلی مرتبط با اولین ED به OR ارسال شده بود، منع شد. کویلینگ اندوواسکولار در مدیریت RAA در یک بیمار با یک کلیه عملکرد بسیار موفق است، اما درمان در حال تکامل است [18]. چندین گزینه اندوواسکولار برای درمان RAA وجود دارد، و مزایای این روشها شامل اقامت کوتاهتر در بیمارستان، حداقل تهاجم، و رویکرد ایمن با از دست دادن خون کمتر و عوارض کمتر پس از عمل است [19]. عوارض جزئی اولیه پس از عمل کویل ها یا استنت های مناسب شامل خونریزی، عفونت و اختلال گذرا کلیه است. تا 15 درصد بیماران انفارکتوس کلیه دارند [19]. هیچ پروتکل ثابتی برای ضد انعقاد بعد از عمل وجود ندارد. اکثر پزشکان هپارین با وزن مولکولی کم یا داروهای ضد پلاکتی را برای مادام العمر تجویز می کنند.
سومین نکته مهم در این مورد، پیچیدگی مورد نیاز یک شبکه مراقبت بهداشتی در مواجهه با یک فاجعه پزشکی در حال تکامل است که در 2 مرکز جداگانه و یک مرکز تصویربرداری مستقل وابسته به آن رخ می دهد. همه شرایط پزشکی به سرعت در حال رخ دادن بودند و همه تهدید کننده زندگی بودند. انتقال مادر از اورژانس دورافتاده به یک مرکز مراقبت سطح بالاتر حیاتی شد [20].
Conclusions:
این گزارش موردی، فروپاشی کامل عروقی مادر را از شروع تا پایان به دلیل پارگی نادر RAA در سه ماهه سوم شرح می دهد. جنین به تدریج هیپوکسیک شد و در بدو تولد به شدت افسرده شد. ارتباط بین عناصر اساسی سیستم های مراقبت و منابع موجود در مرکز دریافت کننده در طول درمان این بیمار به طور اساسی بر نتیجه تأثیر گذاشت. همانطور که در این مورد نشان داده شد، ارتباط مستمر اطلاعات ضروری، حتی زمانی که پرونده در OR در حال انجام است، می تواند مفید باشد.
منبع: ISI